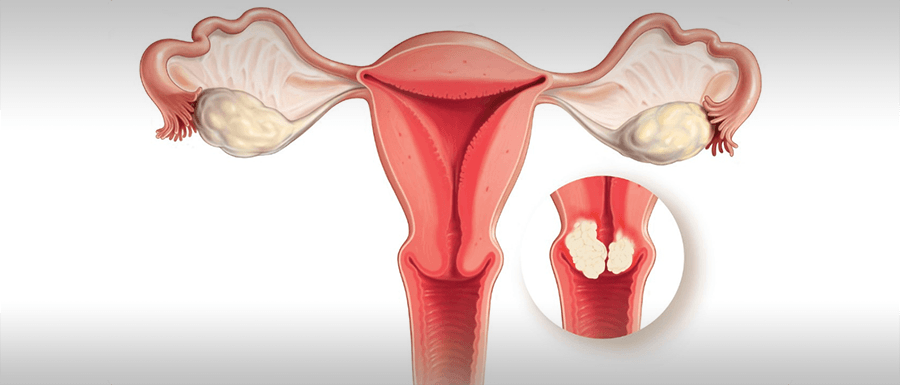
Szűrővizsgálat, méhnyakszűrés
SZŰRŐVIZSGÁLATOK
Az emberi testet megbetegíteni képes, több mint 200 daganattípus közül a méhnyakrák a szűrővizsgálat különlegessége miatt tűnik ki, mivel ezzel nemcsak diagnosztizálni lehet a méhnyakrákot, hanem meg is lehet előzni annak köszönhetően, hogy a teszt már a folyamatot elindító vírusfertőzést (HPV), illetve azokat az abnormális sejteket (citológia) is képes kimutatni, amelyek a későbbiekben rákosan elfajulhatnak.
A szűrővizsgálatok minden életkorban rendkívül fontosak az egészségünk megőrzése, a betegségek megelőzése szempontjából. Rendszeres szűrővizsgálatokkal lehetséges bizonyos figyelmeztető jeleket, betegség-megelőző állapotokat időben, még gyógyítható fázisban felfedezni, a szükséges beavatkozásokat elvégezni. Mindenki szeretne tájékozott lenni saját egészségi állapotát illetően, ugyanakkor nem mindenkinek könnyű egészségügyi problémákról beszélnie.
A nőgyógyászati vizsgálat egy speciális helyzet: az esetek többségében deréktól lefelé szükséges levetkőzni (igény esetén egyszer használatos szoknyát biztosítunk), azután a megfelelő testhelyzetet lehetővé tévő vizsgálóágyon elhelyezkedni. Itt történik a külső nemi szervek megtekintése, steril hüvelyfeltáró eszköz segítségével a hüvely és a méhnyak vizsgálata, amelyhez nagyítót (kolposzkóp) használunk. Méhnyakszűrés céljából egy kicsi, műanyag kefe/spatula segítségével mintát veszünk a méhnyak külső és belső felszínéről leváló hámsejtekből (citológia). Ezután áttapintjuk a hasfal és a hüvely felől a kismedencében elhelyezkedő belső női nemi szerveket (méh, petefészkek, petevezetékek) és környzetüket. A hüvelyi vagy hasi ultrahangvizsgálat az előbbiekről és a tapintással nem észlelhető képletekről is információt ad. Nőgyógyászati vizsgálat, hüvelyi ultrahangvizsgálat előtt célszerű a vizeletürítés, kerülendő az előző 24 órában a hüvelyöblítés és a szexuális aktus. Amennyibena páciens nem élt még szexuális életet, hasi ultrahangot végzünk, erre javasolt telt húgyhólyaggal érkezni.
MÉHNYAKSZŰRÉS
A méhnyakrák a nők körében előforduló rosszindulatú daganatok közül világviszonylatban mind gyakoriság, mind halálozás tekintetében a negyedik helyen áll (az emlő-, a tüdő- és a vastagbélrák után). 2018-ban közel 570 ezer új méhnyakrákos esetet diagnosztizáltak világszerte, és több, mint 300 ezren hunytak el ebben a betegségben. Magyarországon évente kb. 500 nő hal meg méhnyakrákban, illetve 1000 új beteget diagnosztizálnak. Mivel a méhnyakrák kialakulása hosszú, több éven át tartó folyamat, rendszeres szűrővizsgálattal megelőzhető a súlyos rosszindulatú betegség kialakulása. A szűrendő életkorú magyar nők átlagosan 60%-a annak ellenére nem jár méhnyakszűrésre, hogy rendelkezésre áll populációszintű szűrővizsgálat. A szűrővizsgálatokkal azon páciensek emelhetőek ki, akiknél további, diagnosztikus vizsgálatok elvégzése javasolt. A méhnyakrákot az esetek több, mint 95%-ában a HPV (humán papillómavírus) valamely magas kockázatú típusával való tartós fertőzés okozza, ezért ennek korai kimutatása fontos szerepet játszik a méhnyakrákszűrésben a citológiai vizsgálat mellett. Egyre több országban, így hazánkban is a HPV-teszt ajánlott elsődleges szűrőmódszerként. Citológiai mintavétel a HPV-teszt pozitivitása esetén javasolt. Az egyes országok szakmai ajánlásaiban a szűrés megkezdésére javasolt életkort és a mintavétel gyakoriságát illetően vannak különbségek (25-35 éves kortól, 3-5 évente). A hagyományos citológiai kenet nem minden esetben tartalmazza a daganatos sejteket, a kenet értékelése szubjektív (citológus előszűrő, illetve patológus orvos végzi), nem mindegy, ki, honnan, milyen eszközzel veszi le a mintát, belekerültek-e azok a sejtek, amelyek kórosak, hogyan dolgozzák fel a laborban, hogyan értékelik. A negatív szűrési eredmények 30%-ánál a kóros eltérés felfedezetlenül marad, ugyanis a sejtkenet alapú szűrőmódszernek magas (95%) specificitás mellett alacsony (70%) az érzékenysége, tehát sok kóros esetre nem derül fény. A méhnyakrákos betegek kb. 30%-a járt az előző 3 évben nőgyógyászati rákszűrésen, és negatív lett a citológiai eredménye. A méhnyakszűrés érzékenysége növelhető a magas kockázatú HPV-fertőzés szűrésével, illetve biomarkertesztek alkalmazásával. A HPV-szűrés érzékenysége 92%, specificitása 85%. A negatív eredmény megbízhatóan garantálja, hogy a páciensnek a 3 év elteltével javasolt következő szűrési időpontig nagyon kicsi az esélye a súlyos fokú rákelőző állapot/rák kialakulásának (0,34% negatív HPV-teszt és 0,78 % negatív folyadék alapú citológia esetén). A negatív HPV-teszt és negatív folyadék alapú citológia együttesen 99,9%-os valószínűséggel garantálják, hogy nem alakul ki súlyos rákelőző állapot a következő 5 évben.
Citológiai vizsgálat segítségével időben észrevehetőek a normális sejtmorfológiától eltérő, a daganatos sejtek előalakjának tekinthető kóros állapotok. A citológiai vizsgálathoz szükséges mintavétel során hámsejteket sodrunk le a méhnyak felszínéről és a méhnyakcsatornából egy mintavevő kefe segítségével. A mintavevő kefét egy speciális folyadékot tartalmazó tartályba tesszük vagy mikroszkópos üveg tárgylemezre kenjük, a mintákat akkreditált, nagy mintaszámmal dolgozó laborba küldjük. A citológiai minta értékelése megmutatja, hogy rendellenesség esetén milyen eredetű (laphám/mirigyhám) és milyen súlyossági fokú (enyhe/közepes/súlyos) eltérésről van szó. Ezektől függően javaslunk további beavatkozásokat: mintavételt szövettani vizsgálathoz (kolposzkóp vezérelt lyukbiopszia, azaz punch biopsia) vagy műtét útján történő szövet-eltávolítást (LEEP, conisatio) a súlyosabb elváltozások kialakulásának megelőzése érdekében. A citológiai vizsgálat nem mutatja ki a HPV-t, de a fertőzöttségre utaló sejtelváltozásokat a kenetet vizsgáló citológus, patológus látja. Az értkelés során a modern laborok a Bethesda-rendszert alkalmazzák a régebbi Papanicolau-rendszer (P1, 2, stb.) helyett, ugyanis az utóbbi nem ábrázolja megfelelően a méhnyakrák kialakulásának lépcsőit, illetve a citológiai kategóriák és a szövettani diagnózisok közötti kapcsolatot. A Bethesda-rendszer jól mutatja a HPV-fertőzés és a kialakuló hámelváltozások kapcsolatát.
Néhány kifejezés jelentése, amelyek a citológiai leleten szerepelnek:
1. Negatív (nincs kóros hámelváltozás),
2. ASC-US: bizonytalanul megítélhető, módosult laphámsejtek – javasolt a HPV DNS-státusz meghatározása; amennyiben ez negatív, igen alacsony a súlyos fokú hámelváltozás kockázata, fél év elteltével javasolt citológiai kontrollvizsgálat; ha pozitív, LSIL-nek tekintendő.
3. LSIL: alacsony kockázatú hámsejteltérés, enyhe fokban kóros laphámsejtek – javasolt fél év elteltével citológiai kontrollvizsgálat, HR HPV-szűrés, CINtec PLUS biomarkerteszt, kolposzkópia, sz.e. szövettani mintavétel javasolt),
4. ASC-H: nem zárható ki HSIL – javasolt CINtec PLUS biomarkerteszt, kolposzkóp vezérelt biopszia/műtétes mintavétel, szövettani vizsgálat.
5. HSIL: magas kockázatú hámsejteltérés, súlyos fokban kóros laphámsejtek – javasolt kolposzkóp vezérelt biopszia/műtétes mintavétel, szövettani vizsgálat.
6. Rosszindulatú daganat gyanúja (CIS: hámbeli laphámrák, AIS: hámbeli mirigyrák – műtét javasolt),
ASC-US hátterében állhat gyulladás, alacsony kockázatú eltérés (LSIL-CIN1), ritkábban súlyos fokú daganat-megelőző állapot (CIN3), nagyon ritkán rosszindulatú daganat is. Ezért fontos egyéb vizsgálatokkal, speciális sejtmintafestésekkel (CINtec PLUS biomarkerteszt), illetve kolposzkópos vizsgálattal, indokolt esetben célzott szövettani mintavétellel kiegészíteni a kivizsgálást.
Mára bebizonyosodott a HPV-fertőzés és a rosszindulatú méhnyakdaganatok közötti ok-okozati összefüggés. A méhnyakrákos esetek több, mint 95%-át magas kockázatú humán papillómavírussal (HR HPV) való tartós fertőzöttség okozza. A vírus szoros bőr- és nyálkahártya-kontaktussal terjed, szexuális úton. A méhnyakrák kialakulása szempontjából magas kockázatú humán papilloma vírusok kimutatása segít kiszűrni a nők azon 25-30%-át, akik fertőzöttségük miatt – negatív citológiai eredmény ellenére is – fokozottan veszélyeztetettek a méhnyakrák és a rákelőző állapotok szempontjából, ugyanakkor a HPV-pozitivitás nem betegség. HPV-szűrés esetén nincs mintavételi hibalehetőség, a vírusvizsgálat automatizált, objektív, érzékeny, nincs kétes eredmény, tehát magas a szenzitivitása. A HPV-szűréshez elég, ha a hüvelyből, a leváló sejtekből veszünk mintát, hiszen a HPV ott is jelen van. Emiatt önmintavételi eljárás is alkalmazható. HR HPV metilációs marker vizsgálat alapján eldönthető, hogy magas kockázatú HPV-fertőzés átmeneti/tranziens-e (a vírusok bejutottak a méhnyakhámsejtekbe, megváltoztatták azok működését, sokszorozódnak bennük, fertőznek, de nem indítottak el kóros sejtosztódást) vagy transzformáló (a vírusok beépültek a gazdasejt DNS-ébe, kóros, kontrollálatlan sejtosztódást, rosszindulatú átalakulást indítottak el a méhnyakban). A HPV-fertőzés általában átmeneti, 1-2 évig áll fenn. 2 éven belül az esetek több, mint 90%-ában az immunrendszer eltünteti a vírusokat a szervezetből. A 2 évnél hosszabb ideig fennálló fertőzések egy része transzformálóvá válik. A súlyos fokú hámelváltozás kockázata egy év után 0,7% LSIL és 0,5% ASC-US esetén. Ugyanez 5 évet követően 2,3% LSIL és 2,6% ASC-US esetén.
A CINtec PLUS biomarkerteszt egy kettős immuncitokémiai reakció. A citológiai kenet festés p16 és Ki67 antitestekkel történik. A p16 egy tumorszuppresszor fehérje. A Ki67 egy proliferációs marker. Amennyiben a sejtben mindkettő pozitív, akkor kórosan transzformált sejtről van szó, ebben az esetben a citológiai eredmény magas kockázatú hámelváltozásnak (HSIL) tekintendő, ugyanis a kettős pozitivitás jelzi a méhnyakrák-megelőző állapot kialakulásának döntő lépését, a HPV DNS-nek a gazdasejt genetikai állományába történő beépülését, illetve az ezt követően kialakult zavart a gazdasejt osztódási ciklusában.
Biomarkertesztek segítségével eldönthető, hogy szükséges-e szövettani vizsgálat (biopszia, conisatio, LEEP, ld. lejjebb), ugyanis végleges, pontos diagnózist a szövettani vizsgálat ad, amely során a sejteket a környezetükkel együtt lehet vizsgálni.
A méhnyakból többféle módon vehető minta szövettani vizsgálatra: fájdalmatlan kolposzkóp-vezérelt biopsziával vagy érzéstelenítésben/altatásban konizációval (LEEP). Az immunhisztokémiai festések alkalmazása segíti a klinikust a transzformáló fertőzés kizárásában; ennek segítségével megelőzhető a fiatal, még gyermekvállalás előtt álló nők túlkezelése (konizációja). Kolposzkópos vizsgálat során nagyítóval átnézik a méhnyak felszínét, különböző festéseket végeznek, és kóros hámelváltozás gyanúja esetén mintát is vehetnek (biopszia) egy speciális eszközzel a méhnyakból szövettani elemzés céljából, amely sokkal pontosabb diagnózist ad, mint a kenetvizsgálat. Csak indokolt esetben végzendő, nem szűrésre használt módszer!
A konizáció egy műtét, amely során a méhnyakból kúp alakban kimetszik a vélhetően kóros területet elváltozástól mentes szélekre törekedve. A kimetszéssel az esetek többségében teljes gyógyulás biztosítható: jó esetben a rákelőző elváltozást és a HPV-fertőzött területet is eltávolítják. A műtét után 6-8 héttel HPV-szűrés ajánlott. A konizációt manapság általában elektromos kaccsal végzik (LEEP, LLETZ) rádiófrekvenciát használva vágásra és vérzéscsillapításra. Ritkán indokolt az ún. hidegkés-konizáció, amely szikével történik. Azt, hogy melyik technikát alkalmazzák, meghatározza a páciens kórtörténete, a méhnyakszűrés eredménye, a kolposzkópos kép, illetve a HPV- és egyéb biomarkertesztek eredményei. Gyermeket tervező páciensnél konizációt csak akkor ajánlott végezni, ha súlyos (CIN2 vagy annál rosszabb) rákelőző elváltozás bizonyítottan fennáll vagy annak kockázata magas, ugyanis a beavatkozás rontja a méhszáj zárófunkcióját, rövidíti a méhnyakat, fokozhatja későbbi várandósság esetén a vetélés, a koraszülés és az idő előtti burokrepedés kockázatát. A szikével végzett méhnyakműtéthez képest a kacskonizáció kisebb valószínűséggel károsítja a méhnyak szerkezetét oly mértékben, hogy az egy későbbi terhesség kiviselését negatívan befolyásolja. A méhnyakkaparás csak indokolt esetekben, meghatározott szakmai elvek alapján ajánlott. Kacskonizáció terhesség alatt is végezhető, amennyiben a beavatkozás halasztása a fennálló betegség természete miatt nem javasolt. A méhnyak tágítására és a méhtest kikaparására ritkán van szükség. Lidocain-oldatos helyi érzéstelenítésben vagy altatásban történik a kóros méhnyakszövet kimetszése. A beavatkozás általában kevesebb, mint egy óráig tart. A páciens helyi érzéstelenítés esetén fél órás, altatás esetén 6 órás megfigyelés után otthonába távozhat. 1-2 napig gyenge hüvelyi vérzés, enyhe alhasi fájdalom jelentkezhet utána. 4 hétig pihenés javasolt, kerülendő a megerőltető testmozgás, a behatolásos szex, a tamponhasználat és az ülőfürdő. Mint minden műtétnek, a konizációnak is lehetnek szövődményei: utóvérzés, sebgyógyulási zavar, gyulladás, hegesedés, vetélés, koraszülés, idő előtti burokrepedés, a menstruációs váladék nehezített távozása a méh üregéből, krónikus folyás, szexuális fájdalom. Ezért fontos, hogy konizáció csak akkor történjen, ha elkerülhetetlen, precíz és alapos kivizsgálást követően, kolposzkópos kép és szövettani lelet birtokában.
Staging vizsgálatok segítségével értékelhető, hogy a fertőzés – rákelőző elváltozás – méhnyakrák folyamat mely stádiumnál tart. Az IA stádiumú daganat mikroszkopikus méretű, az IB stádium a méhnyakra lokalizált daganatot jelent, II. stádium esetén a méhnyak és a környezetében lévő szövetek, III. stádium esetén a környező kismedencei szervek érintettek, IV. stádiumban távoli áttétek vannak. Méhnyakra lokalizált daganatok, illetve minimális környezeti terjedés esetén műtétes megoldás, előrehaladott folyamat esetén sugárkezelés, kemoterápia és műtét kombinációja jön szóba. A sugárkezelés legtöbbször külső és hüvelyi kezelés kombinációjából áll.
A méhnyakrák gyógyítható, de a kezelés sikerességét befolyásolja a daganat kiterjedése, szövettani jellemzői, a páciens életkora, egyéb betegségei. A kezelési stratégia kiválasztását befolyásolja a daganat stádiuma, szövettani típusa, a beteg életkora és terhességi szándéka. A méhtestet megőrző műtétet követően lehetséges terhesség vállalása.
A „méhszájseb” a méhnyakeltérések pontatlan, kerülendő elnevezése. Az esetek többségében élettani jelenséget (metaplasia, átalakuló hám) takar: a méhnyakcsatorna belfelsznét borító hengerhám kikúszik a méhnyak külső, hüvely felől látható felszínére, amit eredetileg laphám borít. A kétféle hám találkozása az endocervicalis átmeneti zóna (amely az előbbieknek megfelelően időnként és átmenetileg a méhnyak külső felszínén található), ez a méhnyakrákszűrés célterülete, ugyanis ebben az ún. transzformációs zónában alakul ki a rosszindulatú méhnyakdaganatok többsége. Előfordulhat az is, hogy a transzformációs zóna olyan magasan (a külső méhszájtól távol) helyezkedik el a méhnyakcsatornában, hogy a citológiai mintevevő kefével nem érhető el, ilyenkor fél év elteltével javasolt megismételni a szűrővizsgálatot. A metaplasianem tekintendő betegségnek, termékeny korú nőknél nagyon gyakori. Hátrányos következménye lehet a kellemetlen folyás, a fokozott fogékonyság gyulladásra, mivel a hengerhám a laphámmal ellentétben érzékenyebb a hüvelyi hatásokra (kórokozók, szexuális aktus mint mechanikai hatás, érintés nőgyógyászati vizsgálat kapcsán, stb.). Szexuális együttlét után vagy ciklustól függetlenül tapasztalható hüvelyi vérzés oka is lehet. Ha a metaplasia nem okoz panaszt, nem áll fenn sem HR HPV-pozitivitás, sem citológiai eltérés, teendő nincs, ugyanis a méhnyak néhány hónap alatt visszanyeri eredeti laphámborítását, nem hordoz fokozott betegségkockázatot, a méhnyakrák kialakulásának veszélyét sem növeli. Elsősorban a hüvely vegyhatásának változása miatt húzódik vissza a hengerhám méhnyakcsatornába. Ha alapos vizsgálattal meggyőződtünk arról, hogy nem áll rosszindulatú daganatos hámelváltozás a hüvelyi vérezgetés hátterében, viszont rontja a páciens életminőségét, az érintett terület fagyasztással (krioterápia) vagy lézerrel kezelhető. A beavatkozást követően a sebet (ekkor már ténylegesen sebről beszélünk, ugyanis a kezelés következtében átmenetileg hámfosztott terület alakul ki a méhnyak felszínén) 1-2 hét alatt benövi a normális laphám.
A fluoreszcens spektroszkópia (amely a méhnyakrákelőző elváltozásokra jellemző metabolikus markerek jelenlétéről vizsgálja), a reflex spektroszkópia (amely a mintáról visszeverődő fény színének és intenzitásának mérésével morfológiai markerekről, pl. a megnövekedett hámvastagságról, sejtmagi elváltozásokról, érújdonképződésről ad információt), a mikoRNS-vizsgálat, a Claudin 1-Ki67 kettős immunoteszt egyelőre nem terjedtek el a mindennapi gyakorlatban.
A MÉHNYAKRÁK MEGELŐZÉSE
A nőgyógyászoknak, a háziorvosoknak, a védőnőknek és a szülőknek egyaránt felelősségteljes szerepük van a fiatalok felvilágosításában. Fontos megérteni, mennyire hasznos a HPV elleni védőoltás a lehetőleg a nemi élet megkezdése előtt (de később is hatékony), a védekezés a nemi úton terjedő fertőzések ellen (óvszerhasználat) és a rendszeres nőgyógyászati szűrővizsgálat. Azokban az országokban (pl. Ausztrália), ahol a 12 éves lányok és fiúk régóta államilag finanszírozottan kapják a vakcinát, igazolódott, hogy az oltás jelentősen csökkenti a méhnyakrákos halálozást. Ez nem jelenti azt, hogy azoknak, akik megkapták, többé nem kell szűrésre járniuk. A védőoltást felnőtt korban sem késő beadatni. Átvészelt vagy fennálló HPV-fertőzés esetén is kifejezetten ajánlott! Magyarországon a hetedikes lányoknak és fiúknak ingyenes a vakcina, szülői beleegyezéssel kérhető! Gardasil 9 vakcina a rendelőben is elérhető, időpont-egyeztetés oltás beadásához (vizsgálat, konzultáció nélkül): info@drrencsi.hu!
PETEFÉSZEKRÁK
A petefészekrák kialakulásának pontos oka ismeretlen. Leggyakoribb típusa (a serosus adenocarcinoma) valószínűleg a petevezetékből indul ki. Ezen felismerés alapján javasolt művi meddővététel esetén a petevezetékek elzárása helyett azok eltávolítása, valamint jóindulatú betegség (pl. mióma) miatt végzett méheltávolítás esetén a petevezetékek eltávolítása, a petefészkek megőrzése. Az idősebb korosztályban jellemző hámeredetű petefészek-daganatra hajlamosító tényezőként ismert az elhízás, dohányzás, a gyermektelenség. A betegek 10%-ában az emlő-, a méhtest- és a vastagbélrák családi halmozódása figyelhető meg. Kockázatcsökkentő hatású a hormonális fogamzásgátlók tartós szedése, több gyermek szülése és a korai menopauza. A csírasejt- és kötőszövet-eredetű daganatok a fiatalabb korosztályra jellemzők, hajlamosító tényezők nem ismertek. A hámeredetű petefészekrák kezdetben nem okoz tüneteket. A betegek 70%-ánál panaszok csak előrehaladott stádiumban jelentkeznek: haskörfogat növekedése, amely a hasüregben felhalmozódó hasvíz következménye, hasi fájdalom, teltségérzés, székrekedés, hasmenés. Képalkotó és laboratóriumi vizsgálatok jelentik a kivizsgálást. Panaszok hátterében vagy véletlenszerűen, szűrővizsgálatok során észlelt petefészekképletek esetén a legfontosabb kérdés, hogy az jó- vagy rosszindulatú. Ennek eldöntését segítik a hüvelyi ultrahangvizsgálat és a tumormarkerek, valamint az ezeken alapuló kockázatbecslő algoritmusok, azonban sokszor nem dönthető el a kérdés műtét, szövettani vizsgálat nélkül. A petefészekrák kezelése műtéten alapszik, amelyet nőgyógyászati onkológiai központban, nőgyógyász daganatsebész végezzen! Az operáció célja a teljes tumor-eltávolítás, valamint a betegség kiterjedésének felmérése. A termékenység megőrzése korai stádiumban jön szóba. Általában a méh, a petefészkek, a petevezetékek, valamint a daganat által gyakran érintett hashártya (nagycseplesz) kerül eltávolításra. Abban az esetben, amikor a beteg rossz általános állapota vagy a betegség stádiuma miatt műtét nem valósítható meg, a hasvíz leengedésével juthatunk citológiai eredményhez, illetve lehetőség van arra is, hogy speciális tű segítségével a tumorból szövethengert távolítsunk el. Amennyiben a biopszia szövettani eredménye igazolja a rosszindulatú petefészektumort, lehetőség van kemoterápiával a daganat zsugorítására, majd ezt követően a műtét elvégzésére. A műtét utáni kemoterápia célja, hogy a megmaradt, nem látható daganatos gócokat, illetve a szétszóródott tumorsejteket elpusztítsa a kiújulás megelőzése érdekében.
MÉHTESTRÁK
A méhnyálkahártya rosszindulatú daganata, a méhtestrák a fejlett országokban a leggyakoribb női daganat. Magyarországon évente 1200 megbetegedésért és 400 halálesetért felelős. A méh izomzatából és kötőszövetéből kiinduló daganatokat sarcomának nevezzük, ezek nagyon ritkán fordulnak elő. Méhtestrák leggyakrabban az 55-65 éves korosztályban jelentkezik. A fő rizikófaktor a kiegyensúlyozatlan ösztrogénhatás. Rendszertelen ciklusok során, amely gyakran a peteérés elmaradásának a következménye, elhúzódóan éri ösztrogénhatás a méhnyálkahártyát, mivel peteérés hiányában a sárgatesthormon-hatás nem kielégítő. Ilyen anovulációsnak nevezett ciklusok gyakoriak változókor környékén, illetve PCOS esetén. Fokozott ösztrogénhatással járhat az elhízás is. Ilyenkor a zsírszövetben termelődik a kívánatosnál nagyobb mennyiségű ösztrogén. A daganat felismerése általában korai stádiumban történik, mert vérzészavart, rendszertelen, vagy elhúzódó vérzést okoz. Menopauza előtt tartósan fennálló rendellenes méhvérzés, változókor után bármilyen hüvelyi vérzés vagy húslészerű folyás esetén szükséges további kivizsgálás: hüvelyi ultrahangvizsgálat és méhnyálkahártya-szövetmintavétel javasolt (méhkaparás/curettage altatásban, ambuláns mintavétel Pipelle eszközzel, illetve méhtükrözéssel). Vérzészavar hátterében szerencsére leggyakrabban nem rosszindulatú folyamat, hanem hormonális hátterű, jóindulatú hámburjánzás (endometrium hyperplasia) áll, amely gyógyszeresen kezelendő. Rosszindulatú daganat igazolódása esetén a daganat kiterjedésének felmérésére hüvelyi ultrahangot, CT-t, MR-t alkalmazhatunk. A daganat kezelése elsősorban sebészi, ennek ellenjavallata esetén sugárkezelés. A műtét után szövettani eredmény birtokában a daganatkiújulás esélyének csökkentése céljából sugárkezelés válhat szükségessé, kiterjedt daganat esetén kemoterápia is indokolt lehet. Gyermekvállalási szándék esetén kedvező szövettani típus és korai stádium esetén műtét helyett gyógyszeres kezelés alkalmazható. Sikeres kezelés esetén mielőbbi terhesség és szülés, ezt követően pedig a kiújulás megelőzésére méheltávolítás javasolt.
A petefészekrákot és a méhtestrákot egyelőre nem tudjuk szűrni. Rendszeres és alapos nőgyógyászati vizsgálattal azonban kiemelhetőek a rizikócsoportba tartozó páciensek, illetve a rosszindulatú folyamatok jelentős része korai, még kezelhető stádiumban felismerhetőek.
Miért ajánlott nőgyógyászati szűrővizsgálat során a hüvelyi ultrahang is? Így találhatjunk meg időben a panaszt, tünetet még nem okozó méhnyak-, illetve méhtestpolipot, méhsimaizom-daganatot (azaz miómát), petefészekcisztát, csokoládécisztát (azaz endometriómát), policisztás petefészkeket, stb. Ezek bármely életkorban, bárkinél, néhány héten-hónapon belül kialakulhatnak, és kezdeti fázisban sokszor semmi nem utal a jelenlétükre – az évente végzett ultrahangvizsgálat viszont fényt deríthet rájuk.